Teil 5: Begriffsunterscheidungen
Um einen qualifizierten Diskurs über das Thema „Sterbehilfe“ führen zu können, ist eine Klärung der Begrifflichkeiten hilfreich, bzw. diese Klärung ist Teil des Diskurses. Da in der Argumentation immer wieder Begriffe angeführt werden, die von Expert*innen inzwischen aus guten Gründen nicht mehr verwendet werden, habe ich eine Übersichtstabelle über die zentralen Begriffe (PDF, 651 kB) erstellt. Es macht eben sehr wohl einen Unterschied, ob ein Mensch stirbt, weil ihm eine tödliche Substanz verabreicht wird, oder ob ein Mensch ohne medizinische Maßnahmen eigentlich gar nicht mehr leben würde und diese Maßnahmen nun eingestellt werden, weil entweder keine medizinische Indikation (Besserung des Zustands) oder keine Einwilligung seitens des Patienten oder beides nicht vorliegt. Ersteres nennt man „Tötung auf Verlangen“ oder „Beihilfe zur Selbsttötung“, letzteres „Sterben zulassen“ / „Beenden lebenserhaltender Maßnahmen“. Wenn in einer fachlichen Stellungnahme zur Sterbehilfe argumentiert wird, dass es nicht nachvollziehbar sei, dass jemand getötet werden dürfe, indem man „passive Sterbehilfe“ leiste, aber das Verabreichen einer tödlichen Substanz solle nicht erlaubt sein solle (so etwa Frau Prof. Schöne-Seifert auf dem DGP-Kongress 2020), dann zeugt das entweder von Unwissenheit oder von bewusst eingesetzten populistischen Methoden der Argumentation. Wenn wir uns ernsthaft über das Thema auseinandersetzen wollen, sollten wir um eine korrekte (=beschreibende) Verwendung der Begrifflichkeiten bemüht sein.
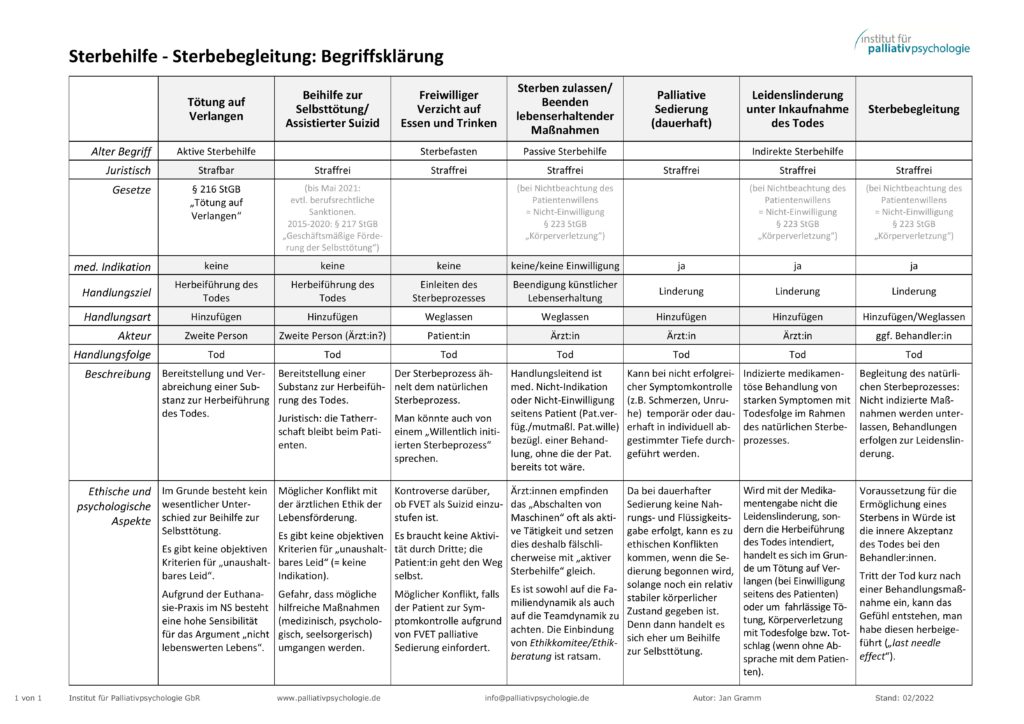 » Sterbehilfe-Begriffe Übersicht (PDF, 625 kB), überarbeitete Version v. Dezember 2025
» Sterbehilfe-Begriffe Übersicht (PDF, 625 kB), überarbeitete Version v. Dezember 2025
Noch ein paar Überlegungen zur Begriffswahl (August 2021)
Worte transportieren Einstellungen. Insofern ist es bei einem so polarisierenden Thema wie der „Sterbehilfe“ wichtig, die treffenden Begriffe zu finden und zu nutzen, um das Thema so neutral wie möglich zu benennen. Die Begrifflichkeiten in Bezug auf das Thema Sterbehilfe basieren meist auf der zugrundeliegenden Einstellung gegenüber der Selbsttögung. Hier sind die Begriffe stark konnotiert:
- Selbstmord: eindeutig negative Konnotation
- Freitod: eindeutig positive Konnotation
- Suizid: klingt neutral durch das lateinische Fremdwort, entspricht der „Selbsttötung“
- Selbsttötung: ist ein beschreibender Begriff, der auch in den Gesetzestexten benutzt wird
Der Begriff „Selbsttötung“ ist im Grunde sehr beschreibend, benennt auch eindeutig den Vorgang. Allerdings ist der Begriff „Tötung“ womöglich auch eher negativ belegt. Daher müssten vielleicht noch weitere Begriffe geschaffen werden, etwa „willentlich herbeigeführter Tod“, „eigenmächtige Lebensbeendigung“ oder ähnliches. Ich persönlich verwende die juristische Terminologie.
Folglich werden auch unterschiedliche Begriffe für die „Sterbehilfe“ genutzt:
- Sterbehilfe: ist nicht ganz eindeutig, da manche auch die palliative Begleitung/Behandlung hierunter verstehen. Es besteht eine Nähe zum Begriff der „aktiven Sterbehilfe“.
- Euthanasie: ist in Deutschland aufgrund der Verbrechen im Nationalsozialismus negativ belegt, da der Begriff (=“gutes Sterben“) für die systematische Ermordung als lebensunwert befundener Personen verwendet wurde (das Konzept der Auslöschung „kranken Erbguts“ stammte bereits aus der Psychiatrie der 20er Jahre).
- Freitodbegleitung: wird von den meisten Organisationen, die Assistierten Suizid anbieten oder vermitteln verwendet. Ebenso wie der Begriff Freitod wird hier der Suizid verklärt.
- Assistierter Suizid: ist im Grunde neutral, klingt aber recht technisch und schafft durch die lateinischen Begriffe, die allgemein in der Medizin verwendet werden, eine künstliche Distanz zum Geschehen. Insofern wird eine positive Konnotation bewirkt.
- Beihilfe zur Selbsttötung: ist der juristische Begriff, der den Vorgang beschreibt.
- Suizidhilfe, Hilfe zur Selbsttötung: da die Begrifflichkeit „Beihilfe“ aus dem juristischen Kontext stammt, diese Tätigkeit aber keinen Strafbestand darstellt, lehnt (zumindest) eine Organisation für assistierten Suizid diese Begrifflichkeit ab, und legt Wert auf die Formulierung „Hilfe zum Suizid“. Das ist nachvollziehbar.
Wie in Bezug auf die Selbsttötung könnten auch hier neue Begriffsschöpfungen sinnvoll sein. Bislang scheint mir der juristische Begriff der Beihilfe zur Selbsttötung am treffendsten zu sein oder – weniger juristisch – Hilfe zur Selbsttötung.
Die „aktive Sterbehilfe“, juristisch Tötung auf Verlangen, ist zwar noch ein Strafbestand (§216, StBG), aber dies wird womöglich auch aufgehoben oder spezifiziert. Denn zurecht wird im Zuge des Sterbehilfediskurses kritisch angemerkt, dass ja gerade den Personengruppen, die am meisten auf Beihilfe angewiesen wären, juristisch der Weg der Beihilfe zur Selbsttötung verwehrt wird, nämlich wenn sie die todbringende Substanz nicht eigenmächtig zu sich nehmen können.
Teil 4: Das Recht auf Sterben (Sept. 2020)
Seit dem 26. Februar 2020 haben wir nicht nur ein durch das Grundgesetz gewährleistete Recht auf Leben, sondern auch ein Recht auf Sterben. Der Paragraph §217 – das „Sterbehilfegesetz“ von 2015 – ist somit außer Kraft gesetzt.
Sicher deckt sich dieses Urteil zunächst mit der allgemeinen Einstellung zu einem selbstbestimmten Sterben in der Bevölkerung. Ich glaube allerdings, dass die allgemeine Einstellung vor allem durch Angst bestimmt ist – Angst vor Kontrollverlust, Angst vor Leiden, Angst vor Abhängigkeit.
In der Argumentation des Bundesverfassungsgerichts kann ich manches nicht nachvollziehen. So wird etwa nicht zwischen Selbstbestimmung und Eigenverantwortung differenziert. Dies wird dann aber notwendig, wenn eine Dritte Person zur Selbsttötung hinzugezogen wird – und das Recht auf Sterben beinhaltet ja laut BVerfG das Recht, die Hilfe Dritter diesbezüglich in Anspruch zu nehmen. Es stellt sich die Frage, in welchen Fällen eine dritte Person hinzugezogen werden darf, welche Person das sein soll und was diese berechtigt und befähigt, die Beihilfe zur Selbsttötung zu leisten.
Mit einem assistierten Suizid kann m.E. KEIN ÄRZTLICH assistierter Suizid gemeint sein, da es für ein ärztliches Handeln immer eine INDIKATION braucht. Eine OBJEKTIVE Indikation für eine (Selbst)tötung kann es aus ethischen Gründen nicht geben. Die Formulierung einer objektiven Indikation widerspräche nicht zuletzt dem Urteil des BGH vom 2. April 2019 (VI ZR 13/18; Anklage eines Hausarztes wegen Körperverletzung durch RA Putz, weil ein schwer dementer Heimbewohner drei Jahre lang ohne medizinische Indikation über PEG ernährt wurde):
„Das menschliche Leben ist ein höchstrangiges Rechtsgut und absolut erhaltungswürdig. Das Urteil über seinen Wert steht keinem Dritten zu. Deshalb verbietet es sich, das Leben – auch ein leidensbehaftetes Weiterleben – als Schaden anzusehen. Aus dem durch lebenserhaltende Maßnahmen ermöglichten Weiterleben eines Patienten lässt sich daher ein Anspruch auf Zahlung von Schmerzensgeld nicht herleiten.“
(BVerfG, Aktenzeichen VI ZR 13/18)
Es muss also geregelt werden, welche Personen (Nicht-Ärzte!) die Beihilfe zur Selbsttötung durchführen dürfen und auf welchen Wegen sie zu der notwendigen Substanz kommen. Denn wenn ein Arzt/eine Ärztin als Privatmensch Beihilfe zur Selbsttötung leistet, darf er/sie ja nicht auf betäubungsmittelpflichtige Substanzen zurückgreifen.
Anmerkung zur Frage der ÄRZTLICHEN Beihilfe zur Selbsttötung
Während sich der Bundesärztekammerpräsident Reinhardt direkt nach der Urteilsverkündung noch eindeutig dagegen aussprach, dass Ärzte die Beihilfe zur Selbsttötung durchführen sollen…
Positiv bewertet der BÄK-Präsident, dass auch künftig kein Arzt zur Mitwirkung an einer Selbsttötung verpflichtet werden kann. „Die Aufgabe von Ärztinnen und Ärzten ist es, unter Achtung des Selbstbestimmungsrechts des Patienten Leben zu erhalten, Gesundheit zu schützen und wiederherzustellen sowie Leiden zu lindern und Sterbenden bis zu ihrem Tod beizustehen“, sagte er. „Die Beihilfe zum Suizid gehört unverändert grundsätzlich nicht zu den Aufgaben von Ärztinnen und Ärzten.“
(https://www.aerzteblatt.de/nachrichten/109662/Gekipptes-Sterbehilfeverbot-loest-heftige-Reaktionen-aus)
… hört sich das ein paar Monate später bereits ganz anders an:
Sieben Monate nach dem Urteil des Bundesverfassungsgerichts, das die Tür für organisierte Sterbehilfe-Angebote aufgestoßen hat, will die Bundesärztekammer das Berufsrecht entsprechend anpassen. „Die Berufsordnung kann so nicht bleiben“, sagte ihr Präsident Klaus Reinhardt dem „Spiegel“. Die Ärztekammern könnten nach dem Urteil keine Norm aufrechterhalten, die dem Arzt jede Form von Unterstützung untersage. (…)
Über eine Änderung der Musterberufsordnung soll dem Bericht zufolge der nächste Ärztetag im Mai abstimmen. Darin heißt es derzeit: „Ärzte dürfen keine Hilfe zur Selbsttötung leisten.“ Denkbar sei nun, dass der Satz ersatzlos gestrichen wird.
(https://www.aerztezeitung.de/Wirtschaft/BAeK-Chef-Reinhardt-will-Berufsrecht-zur-Sterbehilfe-anpassen-413207.html)
Man kann das nun so lesen, dass die Ärzte hierdurch ihrer Verantwortung gegenüber den Patienten nachkommen und eben nicht nur Leben erhaltend bzw. Leben achtend Leiden lindern, sondern auf Wunsch auch Leben beendend. Man kann es aber auch so lesen, dass die Ärzte ihre Machtstellung nicht aus der Hand geben wollen.
Anmerkung Ende.
Weiterhin braucht es Regelungen, wann eine SUBJEKTIVE INDIKATION gegeben ist. Woran soll der Leidensdruck bemessen/eingeschätzt werden? Soll die Selbsttötung als ultima raito angesehen werden? Wenn ja, wie stellt man sicher, dass wirklich alle anderen Wege ausgeschöpft wurden? Und darf man dann von einer sterbewilligen Person verlangen, dass sie alle Möglichkeiten ausschöpft?
Und was bedeutet es, wenn das willentliche Beenden des Lebens zu einer interpersonalen Angelegenheit wird?
Welche Kompetenz benötigen die Sterbehelfer, um hier nicht willkürlich vorzugehen? Gibt es neben dem Recht auf Selbstbstimmung auch eine Pflicht zur Eigenverantwortung? Wo verlaufen die Grenzen zwischen der Entscheidung eines Sterbewilligen und dem Zu-Tun einer dritten Person? Welche Verantwortung trägt die Person, die Beihilfe zur Selbsttötung leistet?
Sterbehilfe als ein interaktionelles Geschehen
Aus psychologischer Sicht ist m.E. die Tragweite dieses interaktionellen Geschehens bislang ziemlich ungeklärt. So muss zur Beendigung eines Lebens eine erhebliche Aggressionsenergie oder Destruktive Kraft aufgewendet werden. Dies ist zwar nicht offensichtlich, wenn zur Tötung eine pharmakologische Substanz angewendet wird. Aber diese Substanz ist eben nicht so einfach erhältlich. Die Aggressionsenergie/Destruktive Kraft ist gleichsam institutionalisiert, indem sie in Prozeduren wie Entscheidungswegen, Zugänglichkeitsbeschränkungen, Indikationen, Dokumentationen etc. umgesetzt wird. Das Bundesverwaltungsgericht wollte in seinem Urteil vom 02. März 2017 (BVerwG 3 C 19.15, „Erlaubnis zum Erwerb einer tödlichen Dosis Natrium-Pentobarbital zur Selbsttötung“) den Zugang zu der tötlichen Substanz für Sterbewillige ermöglichen, was aber nicht ohne weiteres umsetzbar ist.
Die Frage lautet also: Unter welchen Umständen ist es angemessen, dass eine Person das Recht auf selbstbestimmtes Sterben in Anspruch nimmt, die Verantwortung für das Aufbringen der „Aggressionsenergie“ aber an eine dritte Person abgibt?
Eine Differenzierung zwischen Eigenverantwortung, Professioneller Verantwortung (im medizinischen Bereich: Fürsorgeverantwortung), sozialer Verantwortung ist in Bezug auf Selbstbestimmung am Lebensende bislang noch nicht erfolgt. Einen Versuch dazu habe ich hier unternommen.
Anmerkung: Beim Freiwilligen Verzicht auf Nahrung und Flüssigkeit (FVNF) trägt der Sterbewillige die Aggressionsenergie selbst Stück für Stück ab, indem er selbst auf Nahrung und Flüssigkeit verzichtet. Es braucht hierfür keine dritte Person! Die Aggressionsenergie wird aber auch nicht auf das soziale Umfeld übertragen, wie es sehr oft bei Suiziden der Fall ist. Der FVNF wird daher von vielen Palliativmedizinern, die den assistierten Suizid ablehnen, befürwortet. Der FVNF ist m.E. daher nicht mit einem Suizid gleichzusetzen, sondern kann als „Willentlich initiierter Sterbeprozess“ bezeichnet werden.
Das Urteil des Bundesverfassungsgerichts hat m.E. ebensowenig geklärt wie das sog. Sterbehilfegesetz (§217). Es hat Türen geöffnet, aber die Tragweite dessen nicht ergründet. Ich glaube, dass die Autor*innen des Grundgesetzes von 1948 sehr bewusst das „Recht auf Leben“ im Grundgesetz verankerten, aber eben nicht gleichzeitig das „Recht auf Sterben“. Vielleicht hat das auch mit den jeweiligen Lebenserfahrungen zu tun – die am Rechtsspruch beteiligten Verfassungsrichter*innen sind allesamt 50er und 60er Jahrgänge. Aber diese repräsentieren nun einmal den aktuellen Zeitgeist, der wohl sehr stark vom Wert der Selbstbestimmung, aber weniger von dem der Verantwortung geprägt ist.
Fragen zur Selbstreflexion (März 2021)
Ob man nun eine gesetzlich geregelte Sterbehilfe befürwortet oder nicht – diese Möglichkeit wird zukünftig in Deutschland in Anspruch genommen werden können. Insbesondere Ärzt:innen werden sich positionieren müssen, da sie über die Befugnis zur Medikamentengabe verfügen (die Beihilfe zur Selbsttötung wird ja sehr wahrscheinlich faktisch eine ärztliche Aufgabe werden, ob die Ärztekammern dies nun ethisch befürworten oder nicht). Da es wohl keine objektiven Kriterien geben wird, wann eine Beihilfe zur Selbsttötung indiziert ist, wird der zur Beihilfe Angefragte auf sich selbst geworfen sein. Möglicherweise helfen ein paar Fragen zur Klärung der eigenen Position. Ich habe daher einen Fragebogen im Stile der Fragebögen von Max Frisch formuliert, der dabei dienlich sein möge.
» Zum Verhältnis von Selbstbestimmung und Eigenverantwortung im interpersonellen Kontext von Patient und Behandler (PDF, 654 kB)
» Der FVNF als Willentlich inittierter Sterbeprozess (PDF, 1 MB)
» Fragebogen zur Selbstreflexion (PDF, 603 kB)
Teil 3: Das Sterbehilfegesetz – ein Resümee (Dez. 2015)
Am 13. November 2014 wurde das Thema „Sterbehilfe“ in einer denkwürdigen Orientierungsdebatte im Bundestag diskutiert. Am 2. Juli 2015 wurde dann über vier Gruppenanträge debattiert. Am 6. November fiel die Entscheidung mit 360 von 602 Stimmen zugunsten des Entwurfs der Gruppe um Michael Brand und Kerstin Griese. Der Bundesrat billigte in seiner Sitzung am 27. November 2015 ein entsprechendes Gesetz zur Einführung eines neuen Straftatbestandes: Die geschäftsmäßige Förderung der Selbsttötung steht in Deutschland künftig unter Strafe (§ 217 StGB).
Das „Sterbehilfegesetz“ ist nun also gültig. Der Diskurs muss (und wird) aber trotzdem weitergeführt werden, denn entgegen des deutlichen Wunsches in der öffentlichen Diskussion regelt dieses Gesetz NICHT die Beihilfe zum Suizid im Sinne einer professionellen Leistung. Es stellt keine Lösung für den Umgang mit dem Wunsch nach Sterbehilfe im Sinne von Beihilfe zur Selbsttötung oder von aktiver Sterbehilfe dar. Im Gegenteil: Auch die Sterbehilfevereine werden in Deutschland nun verboten sein. Dieses Gesetz regelt weniger etwas, als dass es dazu mahnt, aus dem Leid Sterbender oder der Angst vor Leiden kein Kapital zu schlagen. Das Leben aktiv zu verkürzen soll eine Ausnahme und eine Einzelfallentscheidung bleiben.
Ich halte dieses Gesetz deshalb für eine gute Entscheidung, weil es die Unregelbarkeit in dieser Angelegenheit anerkennt. Und gleichzeitig „einfache Lösungen“ verbietet.
» Das Sterbehilfegesetz – ein Resümee (PDF, 105 kB)
Teil 2: Curriculum Suizidassistenz (Sept. 2015)
Ein „Curriculum Suizidassistenz“ wäre dann von Relevanz, wenn ein Gesetz beschlossen würde, in welchem Ärzte – oder auch andere Personen bzw. Berufsgruppen – ausdrücklich Beihilfe zur Selbsttötung leisten dürfen sollen. Falls ein solches Gesetz in Kraft tritt, wird sicherlich noch ein Procedere etabliert werden, welches dann bei den einzelnen Begleitungen durchlaufen werden muss (Abklärung, ob eine psychische Erkrankung vorliegt, Hinzuziehen eines zweiten Arztes etc.). Ich meine jedoch, dass das nicht ausreicht, sondern dass es auch eine spezifische Schulung in Form einer Weiterbildung bräuchte. Denn warum sollte es hier keinerlei Qualitätssicherung geben, wo doch die Tätigkeit darin besteht, ein Menschenleben aktiv zu beenden?
Ich habe mir also Gedanken darüber gemacht, welche Voraussetzungen eine Person erfüllen müsste, um die Tätigkeit der Suizidassistenz nach wissenschaftlich und ethisch ausgerichteten Kriterien ausüben zu können. Ergebnis ist ein Curriculum, in welchem dies grob umrissen wird und welches sicherlich durch meinen eigenen psychologischen Hintergrund geprägt ist. Die Themenblöcke „Ethik“ und „Spiritualität“ müssten wohl wesentlich mehr Unterrichtseinheiten erhalten…
Ich möchte anfügen, dass es sich hierbei mehr um ein Brainstorming handelt als um einen durchgearbeiteten Entwurf. Und wer mich persönlich kennt, wird das Augenzwinkern und den Humor zwischen den Zeilen bemerken. Nein, das Curriculum ist nicht Ernst gemeint. Ich erkläre dies hiermit explizit, um Missverständnissen vorzubeugen. Aber mit der zugrunde liegenden Fragestellung ist es mir sehr ernst: Welche persönliche Reife und welche beruflichen Fähigkeiten setzen wir bei denjenigen voraus, in deren Hände wir unser Schicksal zu legen bereit sind? Das Postulat der Vertrauensbeziehung und der Gewissensprüfung reicht mir persönlich da nicht aus!
» Curriculum Suizidassistenz (PDF, 139 kB)
Teil 1: Als David seine Stimme verlor – und der Arzt keine Worte fand (Sept. 2015)
Im diesem Beitrag wird ein Buch vorgestellt, in welchem unter anderem auch Sterbehilfe eine Rolle spielt. Es handelt sich um die Grafik-Novelle (Comic-Roman) „Als David seine Stimme verlor“ von Judith Vanistendael. Liest man das Buch mit „palliativer Brille“, so wird einem bewusst, wie wichtig und wertvoll es ist, Tod und Sterben schon frühzeitig zu thematisieren und was es für eine Familie heißen kann, wenn sie im Umgang mit diesen Themen unterstützt wird. Davids Familie erfährt diese Unterstützung nicht und gerade diese „Lücke“ fällt dem versierten Leser auf. Vielleicht ist es kein Zufall, dass der Patient David am Ende nach aktiver Sterbehilfe verlangt. So wie ich das Buch lese, tut er das nicht, weil er das unerträgliche Leid nicht mehr aushalten kann, sondern weil er einsam ist und die Last nicht gemeinsam getragen wird. Die Figur, die verantwortlich für den Umgang mit dem Thema Tod ist, ist in der Geschichte der Arzt Georg. Er steht für alle Behandler. Und er ist stumm, was den Umgang mit dem Sterben angeht oder die Bedürfnisse, die den Patienten bewegen. Letzteres ist übrigens der Schlüssel, der das Sprechen über das Sterben ermöglicht: Die Betroffenen selbst liefern die Stichworte, die uns den Weg weisen, wie wir uns dem Thema Sterben nähern können ohne die Betroffenen zu schockieren.
Das Buch endet mit aktiver Sterbehilfe durch den Arzt Georg. Es wird hier sehr deutlich, dass Georg als Arzt zwar das notwendige Mittel zur Beendigung eines Lebens in der Hand hat, aber keinesfalls die notwendige psychosoziale Kompetenz! Diese Tat hat nichts Tröstliches. Die lichten Momente im Buch sind die, die von menschlicher Begegnung erzählen, die von Mitgefühl und einem offenen Herzen getragen sind.
» Als David seine Stimme verlor – und der Arzt keine Worte fand (PDF, 781 kB)
